آناتومی ستون فقرات انسان
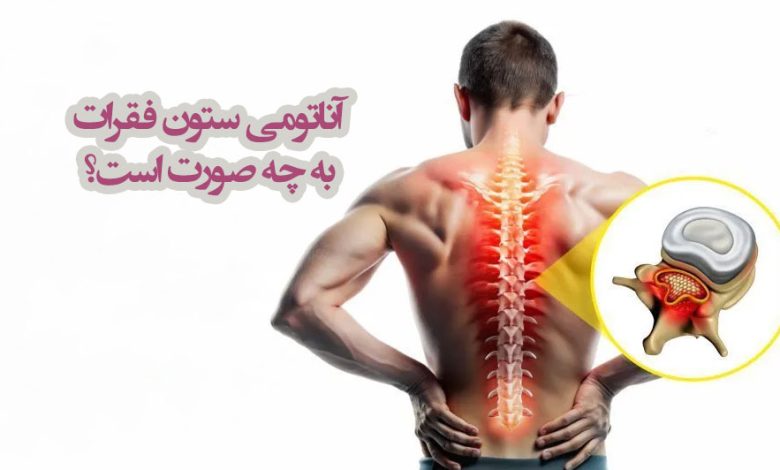
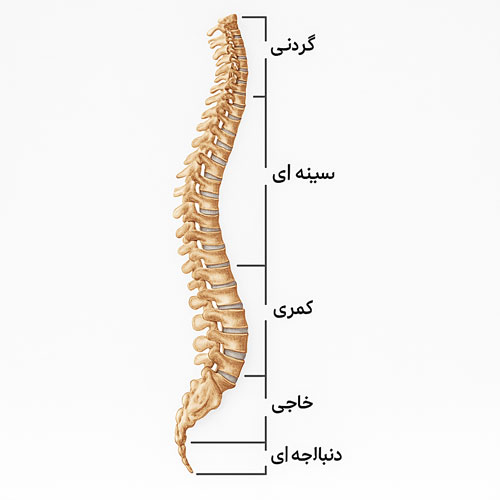
آناتومی ستون فقرات مهره یک سازه استوانه ای و چند بخشی است که از مهره ها، دیسک ها، رباط ها و عضلات تشکیل می شود. این ساختار محکم، بدن را قائم نگه می دارد، از نخاع محافظت می کند و با انعطاف پذیری منحصر به فرد، حرکت های پیچیده تنه را ممکن می سازد. ستون فقرات در انسان بالغ ۳۳ مهره دارد که شامل هفت مهره گردنی، دوازده مهره سینه ای، پنج مهره کمری، پنج مهره ساکروم و چهار مهره دنبالچه است. هر بخش ویژگی های آناتومیک خاص و نقش متفاوتی در تعادل، حرکت و محافظت از ساختار های عصبی دارد. ستون فقرات دارای چهار انحنای فیزیولوژیک شامل لوردوز گردنی، کیفوز سینه ای، لوردوز کمری و کیفوز ساکروم است. این انحنا ها مانند فنر های طبیعی عمل کرده و نیرو های مکانیکی را جذب می کنند. فقدان یا افزایش غیر طبیعی این انحنا ها سبب مشکلات ساختاری و درد می شود و باید به فوق تخصص ارتوپد مراجعه کرد.
فهرست مطالب
آنچه در ادامه محتوا می خوانید…
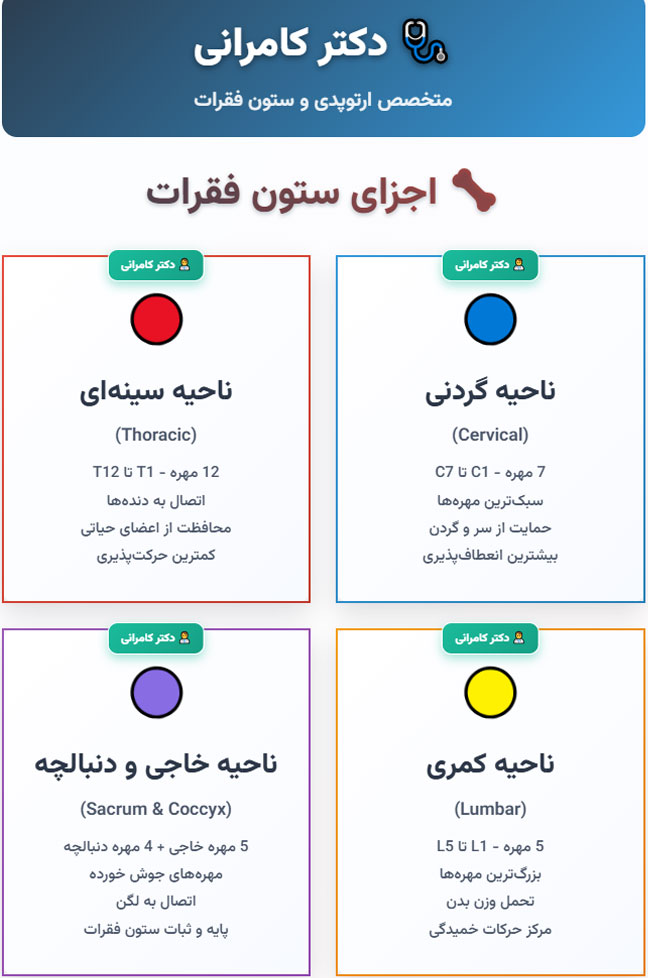
اجزای ستون مهره
ستون مهره یک ستون محکم اما انعطاف پذیر است که از چندین مهره مجزا تشکیل شده و از جمجمه تا لگن امتداد دارد. این ساختار شامل مهره ها، دیسک های بین مهره ای، مفاصل فاست، رباط ها و عضلات پشتیبان است. عملکرد اصلی آن ایجاد توازن میان ثبات و حرکت، محافظت از نخاع و ریشه های عصبی، و تحمل وزن بدن در فعالیت های روزمره است. هر مهره به تنهایی بخشی از این سیستم پیچیده را شکل می دهد، اما در کنار هم شبکه ای مهندسی شده از حمایت و انعطاف ایجاد می کنند. ویژگی جالب ستون مهره، طراحی خاص هر جزء برای ایفای نقش متفاوت در حرکت، حفظ راستای بدن و جذب شوک های مکانیکی است. آشنایی با اجزای آن کمک می کند تا بتوانیم عملکرد بدنی و آسیب های رایج ستون فقرات را بهتر درک کنیم.
| بخش ستون مهره | عملکرد اصلی |
|---|---|
| جسم مهره | تحمل و انتقال وزن |
| زوائد مهره ای | اتصال عضلات و کنترل حرکت |
| کانال نخاعی | محافظت از نخاع و اعصاب |
| مهره های گردنی | حرکت گردن و حمایت سر |
| مهره های سینه ای | محافظت از قفسه سینه |
| مهره های کمری | تحمل وزن و انعطاف کمری |
| ساکروم | ثبات لگن |
| دنبالچه | نقش محدود در نشستن |
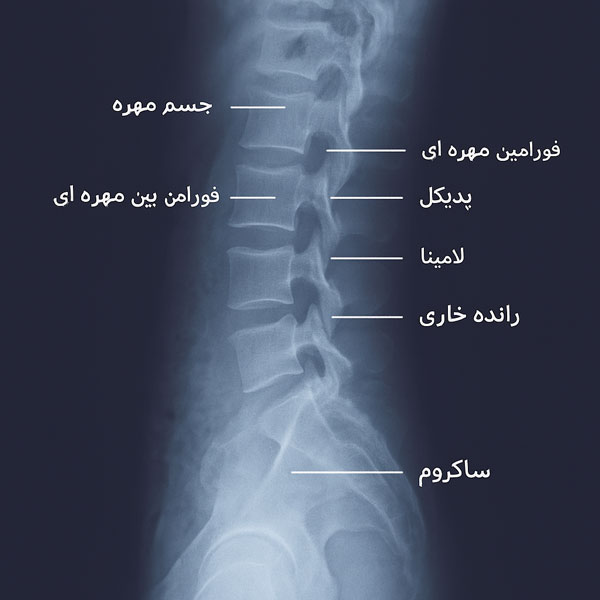
جسم مهره
جسم مهره بخش جلویی و حجیم هر مهره است که بیشترین بار مکانیکی را تحمل می کند. این بخش از استخوان اسفنجی داخلی و لایه قشری خارجی ساخته شده است. استخوان اسفنجی با شبکه ای متراکم از ترابکول ها، قابلیت جذب فشار و توزیع یکنواخت نیرو را فراهم می کند. سطح بالایی و پایینی جسم مهره با صفحات انتهایی غضروفی پوشیده شده که اتصال به دیسک بین مهره ای را ممکن می سازد. عملکرد اصلی جسم مهره، حمایت از وزن بدن و انتقال نیرو به مهره های پایین تر است. تراکم بالای مواد معدنی در آن برای مقاومت مکانیکی ضروری است و هر گونه ضعف یا شکستگی در این بخش، مانند شکستگی فشاری، می تواند باعث اختلال جدی در ثبات کل ستون مهره شود و عملکرد حرکتی و عصبی بدن را تهدید کند.
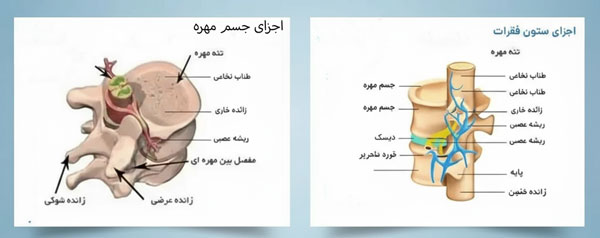
زوائد مهره ای و نقش آن ها
هر مهره دارای چندین زائده استخوانی است که از حلقه مهره ای بیرون می آیند. زوائد خاری به سمت عقب کشیده شده و محل اتصال عضلات و رباط ها هستند، نقش آنها ایجاد اهرم مکانیکی برای حرکت ستون مهره است. زوائد عرضی در دو طرف مهره قرار دارند و به پایداری جانبی و اتصال به عناصر نرم کمک می کنند. زوائد مفصلی یا فاست در بالا و پایین هر مهره، با مهره های مجاور مفصل می سازند و محدوده حرکات مجاز مثل خم و باز یا چرخش را کنترل می کنند. این زوائد با ایجاد سطوح مفصلی و محل اتصال عضلات، هم باعث تثبیت و هم ایجاد حرکت می شوند. آسیب یا التهاب در این بخش ها، مانند سندرم فاست، منجر به درد و محدودیت حرکتی می گردد و در سلامت کلی ستون فقرات تأثیر جدی دارد.
پدیکل
پدیکل بخشی از ساختار استخوانی مهره است که بین تنه مهره و زوائد خلفی قرار دارد. این بخش دو ستون استخوانی کوتاه و ضخیم است که به عنوان پل ارتباطی بین قسمت جلویی و پشتی ستون فقرات عمل میکند. پدیکل نقش حفاظتی مهمی برای نخاع و ریشه های عصبی داشته و به تحمل فشارهای مکانیکی کمک میکند. آسیب یا تغییرات پدیکل میتواند باعث بی ثباتی ستون مهره و بروز درد شود. ارزیابی دقیق پدیکل در تصویربرداری برای تشخیص شکستگی یا تومورهای مهرهای ضروری است.
کانال نخاعی
کانال نخاعی یک مسیر طولی و محافظت شده در مرکز مهره هاست که توسط جسم مهره در جلو و قوس مهره ای در پشت شکل می گیرد. این کانال محل عبور نخاع و ریشه های عصبی است و با ساختاری استخوانی و لایه های محافظتی مانند مننژ ها امنیت بالایی دارد. نخاع به عنوان مسیر اصلی انتقال پیام های عصبی بین مغز و بدن، در این تونل استخوانی از آسیب های مکانیکی محافظت می شود. عرض و شکل کانال در بخش های مختلف ستون مهره متفاوت است؛ در مهره های گردنی و کمری معمولاً پهن تر برای جای دادن شبکه های عصبی بزرگ تر است. هر گونه تنگی یا انسداد کانال نخاعی، مانند تنگی نخاعی، می تواند منجر به علائم عصبی شدید از جمله درد، بی حسی یا ضعف حرکتی شود و نیازمند مداخله تخصصی باشد.
ویژگی های مهره های مختلف
هر بخش ستون مهره ویژگی های آناتومیک و عملکردی خاص خود را دارد. مهره های گردنی کوچک و انعطاف پذیرند تا دامنه حرکتی بالای گردن را ممکن کنند. مهره های سینه ای بزرگ تر و همراه با دنده ها، ثبات بیشتری ایجاد کرده و از احشاء قفسه سینه محافظت می کنند. مهره های کمری از همه حجیم تر هستند و وزن بالای بدن را تحمل می کنند. ساکروم یک استخوان مثلثی است که از جوش خوردن پنج مهره تشکیل شده و به حلقه لگنی متصل می شود. دنبالچه یا کوکسیکس، بخش انتهایی و کوچک ستون مهره، بقایای دم اجدادی انسان است و نقش محدودی در تحمل نیرو دارد. شناخت این تفاوت ها کمک می کند تا اثر حرکات یا آسیب ها را در هر ناحیه به شکلی دقیق تر ارزیابی کنیم.
دیسک میان مهره ای
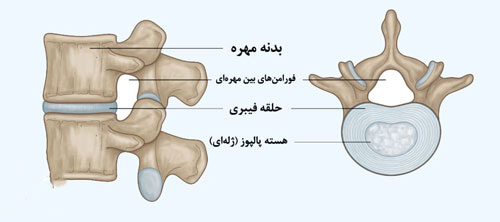
دیسک بین مهره ای یک ساختار فیبروالاستیک پیچیده است که بین هر دو مهره ستون فقرات قرار دارد و همچون بالشتکی زنده، وزن بدن و فشار های روزانه را تحمل میکند. این دیسک از دو بخش اصلی ساخته شده است: حلقه فیبری با لایه های متحدالمرکز و غنی از فیبر کلاژن که استحکام و حفاظت را فراهم میآورد و هسته پالپوس که مادهای ژل مانند، غنی از پروتئین و آب است و نقش حیاتی در جذب شوک دارد. دیسک ها امکان حرکت نرم، خم شدن و چرخش بدون اصطکاک بین مهره ها را ایجاد میکنند و از آسیب به استخوان ها و نخاع جلوگیری میکنند. کاهش کیفیت این ساختار، چه به علت افزایش سن و چه به دلیل ضربه یا فشار بیش از حد، میتواند منجر به تغییر شکل، کاهش ارتفاع یا فتق دیسک شود که اغلب با درد، محدودیت حرکتی و در موارد شدید، فشار بر ریشه های عصبی همراه است.
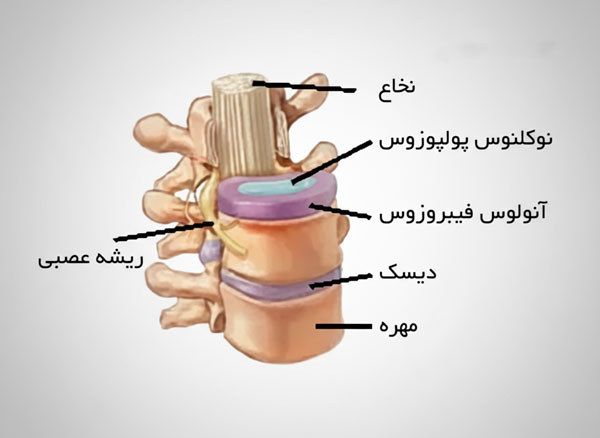
ساختار حلقه فیبری و هسته پالپوس
دیسک بین مهره ای از دو بخش اصلی تشکیل شده است: حلقه فیبری که دیواره بیرونی آن را میسازد و هسته پالپوس که در مرکز قرار دارد. حلقه فیبری با لایه های متحدالمرکز از فیبر های کلاژنی ساخته شده و مسئول استحکام دیسک است. هسته پالپوس، ماده ای ژل مانند و غنی از آب، نقش اصلی را در جذب فشار و توزیع یکنواخت نیروی وارده دارد. ترکیب منحصر به فرد این دو بخش باعث میشود دیسک بتواند هم انعطافپذیر باشد و هم مقاوم؛ به گونهای که در حرکات طبیعی ستون مهره، فشارها را بدون آسیب به مهره ها منتقل کند. هرگونه پارگی در حلقه فیبری یا تغییر در قوام هسته پالپوس، تعادل ساختاری را مختل کرده و میتواند به مشکلاتی مانند فتق دیسک منجر شود.
نقش دیسک ها در جذب ضربه
دیسک های بین مهره ای به عنوان بالشتک های بیولوژیک در ستون مهره عمل میکنند. در هر حرکت، از خم شدن تا چرخش و حتی جهش، این دیسک ها نیرو های وارده را جذب و یکنواخت توزیع میکنند تا از آسیب به مهره ها و نخاع جلوگیری شود. وجود هسته پالپوس با خاصیت آبدوستی بالا، امکان تغییر شکل موقت و بازگشت به حالت اولیه را فراهم میآورد. این انعطاف پذیری، حرکات نرم و بدون درد را ممکن میسازد و از تجمع نیرو در یک نقطه خاص پیشگیری میکند. بدون عملکرد صحیح دیسک ها، ستون مهره به ساختاری خشک و آسیب پذیر تبدیل میشود که تحمل حرکات روزمره را ندارد. همین ویژگی جذب شوک و تسهیل حرکت، دیسک را به یکی از مهمترین اجزای مکانیکی بدن انسان بدل کرده است.
مراحل تغییرات دیسک با افزایش سن
ساختار سالم
در دوران جوانی، هسته پالپوس دیسک میان مهره ای سرشار از آب و پروتئوگلیکانهای ژل مانند است که خاصیت جذب فشار را به شکل ایدهآل فراهم میکند. حلقه فیبری انعطاف پذیر بوده و هیچ ترک یا پارگی در آن دیده نمیشود. ارتفاع دیسک کامل است و فاصله بین مهره ها بدون تغییر باقی مانده است. توانایی جذب فشار های مکانیکی در این مرحله در بالاترین حد خود قرار دارد. حرکات ستون مهره در این وضعیت روان، بدون درد و کاملاً هماهنگ انجام میشود.
مرحله شروع تغییرات بیولوژیک
با ورود به سنین میانی، محتوای آبی هسته پالپوس به تدریج کاهش پیدا میکند و حلقه فیبری مقداری از انعطاف خود را از دست میدهد. ارتفاع دیسک اندکی کمتر میشود، هرچند هنوز ظرفیت جبران برای جذب نیرو وجود دارد. در لایه های داخلی حلقه، ترکهای میکروسکوپی آغاز می شود که معمولاً بدون علامت هستند. فشار مکانیکی هم چنان بهخوبی تعدیل میشود، اما نشانههای اولیه فرسودگی شروع شدهاند.
مرحله پیشرفته فرسودگی
با گذر زمان، آب داخل هسته پالپوس به میزان قابل توجهی کاهش یافته و ماده مرکزی خشک تر میشود. ترکها به بخشهای خارجی حلقه فیبری گسترش مییابد و ساختار، استحکام پیشین خود را از دست میدهد. فاصله بین مهره ها به وضوح کمتر شده و این کاهش ارتفاع بر ثبات ستون مهره اثر میگذارد. فشار بیشتری بر مفاصل بین مهره ای و رباطها وارد میشود. در این شرایط، حرکات محدودتر شده و درد مزمن یا سفتی، شایعتر میگردد.
مرحله آسیب مکانیکی یا فتق دیسک
در این مرحله، فشار یا ضربه شدید میتواند حلقه فیبری تضعیفشده را کاملاً پاره کند. هسته پالپوس از محل اصلی خود خارج شده و وارد کانال نخاعی یا مسیر ریشههای عصبی میشود. این جابجایی میتواند باعث فشار مستقیم بر اعصاب گردد که نتیجه آن بروز درد شدید، بیحسی یا ضعف حرکتی است. بیمار در این حالت ممکن است با علائم عصبی حاد دیسک کمر روبهرو شود. در چنین شرایطی، اقدامات درمانی فوری مانند فیزیوتراپی یا حتی جراحی ضروری میشود.
مفاصل بین مهره ای
مفاصل بین مهره ای ستون فقرات نقش کلیدی در هماهنگی حرکات و پایداری این سازه بیولوژیک ایفا میکنند. این مفاصل شامل مفاصل فاست در بخش پشتی و اتصال دیسک بین مهره ای در بخش جلویی هر دو مهره مجاور هستند. شکل و آرایش این مفاصل بسته به ناحیه ستون مهره تغییر میکند و همین موضوع علت تفاوت حرکات در گردن، قفسه سینه و کمر است. پوشش غضروفی، کپسول مفصلی و رباط های حمایتی با هم همکاری میکنند تا حرکت نرم، بدون اصطکاک و ایمن انجام شود. سلامت این مفاصل نه تنها مانع حرکات غیرطبیعی میشود، بلکه از ساختار های حساس مانند دیسک، نخاع و ریشه های عصبی محافظت میکند. هرگونه آسیب یا فرسودگی در این مفاصل میتواند به درد موضعی، محدودیت حرکتی و حتی فشار عصبی منجر شود که نیازمند تشخیص و درمان تخصصی مانند سلول درمانی دیسک گردن و کمر است.
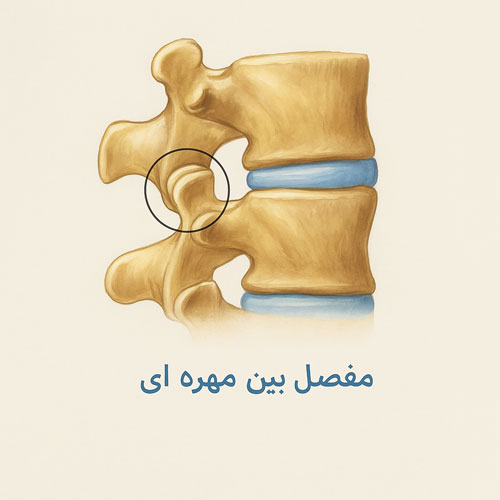
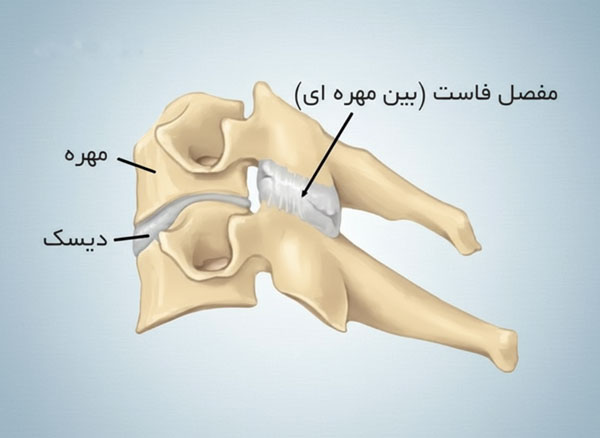
معرفی مفاصل فاست و عملکرد آن ها
مفاصل فاست که به آنها مفاصل بین مهره ای پشتی Facet joint نیز گفته میشود، یکی از اجزای اصلی کنترلکننده حرکات ستون مهره هستند. این مفاصل بین زوائد مفصلی هر دو مهره مجاور قرار دارند و با سطحی صاف از غضروف پوشیده شدهاند تا اصطکاک به حداقل برسد. کپسول مفصلی اطراف فاست، همراه با رباط های قوی، ثبات همزمان با انعطاف را ایجاد میکند. عملکرد مفاصل فاست شامل هدایت حرکت، محدود کردن حرکات نامطلوب و توزیع فشار بین مهره ها است. زاویه قرارگیری این مفاصل در نواحی گردنی، سینه ای و کمری متفاوت بوده و باعث ایجاد الگوی حرکتی مشخص در هر بخش میشود. سلامت این مفاصل برای جلوگیری از آسیب دیسک ها و محافظت از ساختار های حساس همچون نخاع و اعصاب ضروری است. تخریب یا التهاب مفصل فاست میتواند مستقیماً به درد و کاهش تحرک منجر شود.
حرکات مجاز ستون مهره بر اساس ناحیه
- ناحیه گردنی
- خم شدن به جلو و عقب با دامنه زیاد
- چرخش به راست و چپ با آزادی کامل
- خم شدن جانبی به طرفین
- ترکیب حرکات برای حرکات پیچشی سر و گردن
- ناحیه سینه ای
- خم شدن جانبی محدود
- چرخش متوسط به چپ و راست
- خم شدن به جلو و عقب با دامنه کم به علت اتصال دنده ها
- ناحیه کمری
- خم شدن به جلو و عقب با دامنه زیاد
- خم شدن جانبی متوسط
- چرخش بسیار محدود به علت زاویه عمودی مفاصل فاست
- ناحیه ساکروم و دنبالچه
- تقریباً بدون حرکت فعال
- نقش اصلی در پایداری و انتقال نیرو به اندام تحتانی
رباط های بین مهره ای
رباط های بین مهره ای شبکه ای قدرتمند از بافت های فیبری هستند که هر مهره را به مهره دیگر متصل کرده و ستون مهره را پایدار نگه میدارند. این رباط ها مانند کابل های کششی دائماً در حال کارند تا از جابجایی یا حرکات غیرطبیعی مهره ها جلوگیری کنند. آنها علاوه بر نقش تثبیت کننده، در تقسیم فشار و حمایت از دیسک های بین مهره ای نیز مؤثرند. اختلاف ضخامت، محل اتصال و جهت کشش رباط ها باعث میشود هر یک وظیفه خاصی بر عهده داشته باشد؛ مثلا رباط طولی قدامی و خلفی با محدود کردن خم شدن بیش از حد، نقش محافظتی در برابر آسیب دارند. سلامت این رباط ها برای عملکرد صحیح ستون مهره حیاتی است و آسیب یا شل شدگی آنها میتواند به بی ثباتی ستون و حتی فشار بر نخاع و اعصاب منجر شود.
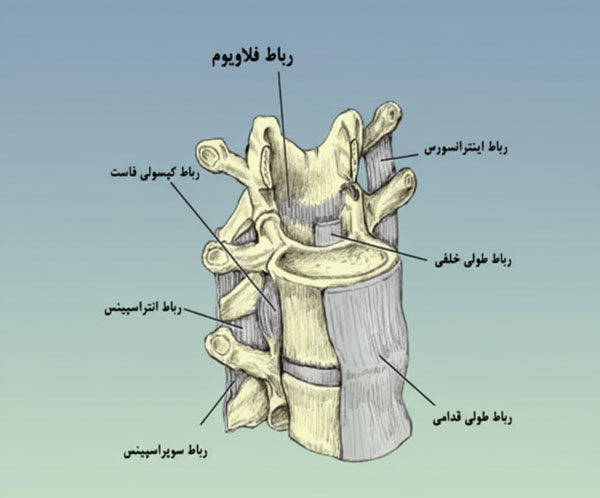
رباط طولی قدامی (ALL)
رباط طولی قدامی یا ALL یک نوار فیبری بلند و قوی است که در امتداد جلوی جسم مهره ها و دیسک های بین مهره ای کشیده شده است. این رباط از پایه جمجمه تا ساکروم امتداد دارد و یکی از مهم ترین ساختار های محدودکننده خم شدن بیش از حد ستون مهره به عقب محسوب میشود. بافت آن متشکل از الیاف کلاژنی متراکم است که در برابر کشش مقاومت چشمگیری دارد. علاوه بر نقش حفاظتی در برابر حرکات افراطی، رباط طولی قدامی با توزیع فشار بر روی مهره ها و دیسک ها، به کاهش خطر آسیب مستقیم کمک میکند. آسیب دیدگی یا پارگی این رباط میتواند در اثر تصادف، ضربه شدید یا خم شدن ناگهانی به عقب ایجاد شود. در چنین مواردی بی ثباتی ناحیه، درد شدید و حتی فشار بر دیسک ها ممکن است رخ دهد که نیازمند اقدام درمانی فوری است.
رباط طولی خلفی (PLL)
رباط طولی خلفی یا PLL در امتداد پشت جسم مهره ها و درون کانال نخاعی قرار دارد. این رباط از بخش پس سری تا ناحیه ساکروم امتداد یافته و مانند یک سپر داخلی از نخاع و دیسک های بین مهره ای محافظت میکند. نقش اصلی آن جلوگیری از خم شدن بیش از حد ستون مهره به جلو و مهار بیرون زدگی دیسک است. بافت این رباط نسبت به رباط طولی قدامی باریک تر است ولی به دلیل موقعیت حساسش اهمیت حیاتی دارد. آسیب یا شل شدن این رباط میتواند اجازه دهد که هسته دیسک به سمت کانال نخاع فشار بیاورد و علائمی مانند درد تیرکشنده، بی حسی یا ضعف ایجاد کند. در جراحی های ستون مهره، برای جراح ستون فقرات مراقبت از رباط طولی خلفی اهمیت ویژه ای دارد زیرا تخریب آن میتواند به بی ثباتی و آسیب عصبی منجر شود.
لیگامان فلاووم
لیگامان فلاووم یک رباط الاستیک و زرد رنگ است که بین لامینا های مهره های مجاور قرار دارد. این رباط برخلاف دیگر رباط های ستون مهره، سرشار از فیبر های الاستین است که به آن خاصیت کشسانی میدهد و باعث میشود در حرکات خم و راست شدن به سرعت به حالت اولیه بازگردد. لیگامان فلاووم با پوشاندن بخش پشتی کانال نخاعی، از نخاع و ریشه های عصبی در برابر آسیب محافظت میکند. همچنین، زمانی که ستون مهره خم میشود، این رباط به نرمی کش میآید و فشار بر مفاصل و دیسک ها را متعادل نگه میدارد. ضخیم شدن یا از دست دادن خاصیت الاستیک لیگامان فلاووم با افزایش سن یا التهاب، میتواند منجر به تنگی کانال نخاعی و بروز علائم عصبی شود که اغلب نیازمند درمان جراحی است.
زائده خاری
زائده خاری امتداد استخوانی برجستهای است که از بخش خلفی هر مهره بیرون زده و به سادگی در پشت بدن زیر پوست لمس میشود. این زائده محل اتصال رباط ها و عضلات متعددی است که در کنترل و پایداری حرکات ستون مهره نقش دارند. زائده خاری به تقسیم فشارها در طول حرکات کمک میکند و آسیب به آن میتواند باعث درد، محدودیت حرکت یا تغییر در الگوی ثبات ستون مهره شود. در تصویربرداری، وضعیت و شکل زائده خاری راهنمای مهمی برای ارزیابی سلامت مهره ها و بررسی صدمات است.
لامینا
لامینا بخش باریک و تخت استخوان مهره است که بین زائده خاری و زوائد عرضی قرار دارد. این ساختار نقش ایجاد دیواره پشتی کانال مهره ای را بر عهده داشته و با لامینای سمت مقابل یک قوس محافظ اطراف نخاع تشکیل میدهد. لامینا علاوه بر حفاظت از نخاع، به متصل شدن رباط ها و عضلات پشت کمک میکند. آسیب یا برداشتن لامینا در عمل جراحی لامینکتومی میتواند فشار از روی نخاع و ریشه های عصبی را کاهش دهد. تصویربرداری دقیق، ارزیابی ساختار و نقش لامینا در تشخیص بیماری های ستون مهره ضروری است.
سایر رباط های کمکی
علاوه بر رباط های اصلی، ستون مهره توسط مجموعه ای از رباط های کمکی پشتیبانی میشود که هر کدام در پایداری و هماهنگی حرکات نقش دارند. رباط بین خار مهره ای بین زوائد خاری مهره ها قرار دارد و از خم شدن بیش از حد به جلو جلوگیری میکند. رباط فوق خار مهره ای از امتداد زوائد خاری در طول ستون عبور کرده و به عنوان مهار کلی خم شدن به جلو عمل میکند. رباط بین عرضی نیز بین زوائد عرضی قرار داشته و خم شدن جانبی را محدود میکند. این رباط ها هرچند اندازه کوچکتری دارند، اما نبود یا آسیب دیدگی آنها میتواند به بی ثباتی موضعی و افزایش خطر آسیب به دیسک ها و مفاصل بین مهره ای منجر شود. هماهنگی عملکردی این ساختار ها برای یکپارچگی مکانیکی ستون مهره ضروری است.
عضلات ستون مهره
عضلات ستون مهره گروهی از بافت های عضلانی هستند که همچون سیم های نگهدارنده یک پل، ساختار پیچیده و حساس ستون مهره را پایدار نگه میدارند. این عضلات شامل لایه های سطحی، میانی و عمقی بوده و هر کدام وظیفه ای متفاوت اما هماهنگ بر عهده دارند. عضلات سطحی بیشتر در حرکات بزرگ و قابل مشاهده مثل خم و راست شدن تنه فعال هستند، در حالی که عضلات عمقی مسئول تثبیت ظریف مهره ها در هر حرکت میباشند. تعادل عملکرد این عضلات برای حفظ انحنا های طبیعی ستون مهره، پیشگیری از آسیب و اجرای حرکات نرم و کنترل شده ضروری است. ضعف یا اسپاسم هر گروه عضلانی میتواند تعادل بیومکانیکی را بر هم زند و منجر به درد مزمن، انحراف ستون یا محدودیت حرکتی شود. تقویت هدفمند این عضلات بخش اصلی توانبخشی و پیشگیری در مشکلات ستون مهره است.
عضلات اکستنسور
عضلات اکستنسور ستون مهره که در پشت تنه و در امتداد زوائد خاری و عرضی مهره ها قرار گرفتهاند، مسئول مستقیم صاف نگه داشتن بدن و باز کردن زاویه ستون هستند. این عضلات در فعالیت های روزمره مانند ایستادن، بلند کردن اجسام و حتی حفظ قامت در حالت نشسته فعالاند. اصلی ترین گروه اکستنسور شامل عضله ارکتور اسپاین، مولتی فیدوس و بخش هایی از عضله لاتیسیموس دورسی است. این عضلات با انقباض همزمان، مانع خم شدن غیرارادی تنه به جلو میشوند و در حرکات ورزشی به حفظ ثبات و کنترل کمک میکنند. ضعف اکستنسورها باعث خمیدگی بیش از حد ستون مهره، خستگی سریع و افزایش فشار بر دیسک ها میشود. تمرینات مقاومتی و حرکات اصلاحی میتوانند این گروه عضلات را تقویت کرده و نقش آنها را در پایداری قامت به حداکثر برسانند.
عضلات فلکسور
عضلات فلکسور که در جلوی ستون مهره و شکم قرار دارند، مسئول خم کردن تنه به جلو و کنترل حرکات خمشی هستند. این گروه شامل عضلات رکتوس ابدومینیس، اوبلیک های داخلی و خارجی و عضله پسوس ماژور میشود. عملکرد اصلی آنها علاوه بر ایجاد خم شدن، کنترل بازگشت ستون مهره به وضعیت صاف است، به طوری که حرکات به آرامی انجام شوند و فشار ناگهانی بر دیسک ها ایجاد نگردد. این عضلات همچنین با حمایت از دیواره شکم، فشار داخل شکمی را تنظیم کرده و به ثبات کلی ستون کمک میکنند. ضعف عضلات فلکسور میتواند باعث از دست رفتن کنترل بر انحنا های طبیعی مانند لوردوز کمری شود و مشکلاتی مثل درد یا بی ثباتی به همراه داشته باشد. تقویت این عضلات با تمرینات عملکردی و کششی به بهبود هماهنگی بین بخش های ستون مهره کمک میکند.
عضلات عمقی
عضلات عمقی ستون مهره شامل گروه هایی مانند مولتی فیدوس، روتاتور های کوتاه و بلند و اینتر اسپاینالیس ها هستند که نزدیک به مهره ها و مفاصل فاست قرار دارند. این عضلات کوچک اما بسیار مهم، مسئول تثبیت هر مهره نسبت به مهره مجاور در تمام حرکات هستند. نقش آنها کمتر در ایجاد حرکت مشهود است و بیشتر در کنترل ریزحرکات و جلوگیری از جابجایی های غیرطبیعی نمود پیدا میکند. عضلات عمقی با هماهنگی کامل با رباط ها و عضلات سطحی، از آسیب دیسک ها و مفاصل بین مهره ای جلوگیری میکنند. ضعف یا غیر فعال شدن این عضلات، معمولاً پس از آسیب یا درد مزمن، به بی ثباتی مکانیکی و افزایش خطر آسیب عصبی منجر میشود. تمرینات ایزومتریک و روش های فعالسازی عصبی-عضلانی از روش های کلیدی برای تقویت عملکرد این گروه حیاتی هستند.
ریشه های عصبی نخاع
نخاع و ریشه های عصبی ستون مهره به عنوان بزرگراه اصلی ارتباط مغز با بدن شناخته میشوند. نخاع یک ساختار استوانه ای شکل از بافت عصبی است که درون کانال مهره ای کشیده شده و با لایه های حفاظتی مننژ و مایع مغزی نخاعی محافظت میشود. از نخاع، ریشه های عصبی به صورت زوجی در هر سطح مهره ای خارج میشوند تا پیام های حسی و حرکتی را منتقل کنند. هرگونه آسیب به نخاع یا ریشه های عصبی میتواند عملکرد ارادی و حسی بخش های مختلف بدن را مختل کند. ارتباط دقیق و لحظه ای این سیستم برای انجام فعالیت های روزمره، واکنش به محرک ها و هماهنگی حرکات حیاتی است. شناخت جزئیات مسیر، عملکرد و تقسیم بندی این ساختار ها برای تشخیص و درمان بیماری های ستون فقرات و سیستم عصبی مرکزی اهمیت ویژه ای دارد.
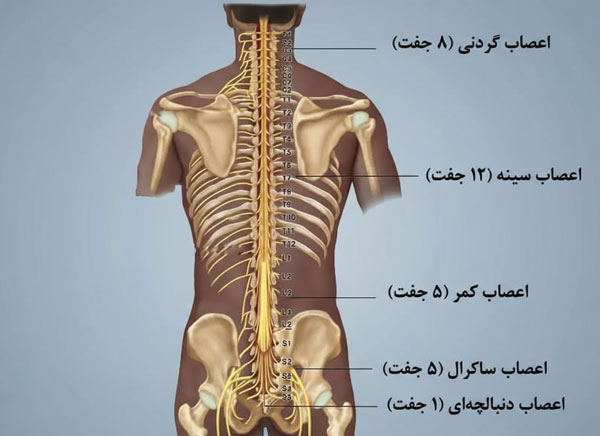
مسیر نخاع در کانال مهره ای
نخاع از بخش تحتانی بصل النخاع در قاعده جمجمه آغاز و تا ناحیه لومبار ادامه پیدا میکند. این ساختمان حساس درون کانال مهره ای قرار دارد که به وسیله استخوان مهره ها، رباط ها و دیسک های بین مهره ای احاطه شده است. سه لایه مننژ شامل سخت شامه، عنکبوتیه و نرم شامه به همراه مایع مغزی نخاعی، مانند سپری محافظ از نخاع در برابر ضربه و فشار محافظت میکنند. در مسیر خود، نخاع در هر فاصله بین مهره ای ریشه های عصبی را به شکل زوجی آزاد میکند. این مسیر از نظر آناتومیک در نواحی مختلف ضخامت های متفاوتی دارد، به طوری که در بخش های گردنی و کمری برای تامین اعصاب اندام ها متسع تر است. پایان مسیر نخاع به صورتی مخروطی در سطح L1-L2 قرار میگیرد که به دم اسبی عصبی منتهی میشود.
فورامین مهره ای
فورامین مهره ای به سوراخ های کوچکی گفته میشود که در دو طرف هر مهره ستون فقرات قرار دارند. این سوراخها مسیر خروج ریشههای عصبی از کانال نخاعی هستند و نقش حیاتی در انتقال پیامهای عصبی به اندامهای مختلف بدن دارند. هرگونه تنگی یا انسداد در فورامینها میتواند باعث فشار بر ریشه عصبی، درد و ضعف عضلانی شود. تشخیص و درمان به موقع مشکلات فورامین مهره ای برای حفظ عملکرد طبیعی سیستم عصبی و جلوگیری از عوارض جدی ضروری است. مراقبتهای پزشکی تخصصی و تصویربرداری دقیق، کلید موفقیت در مدیریت این وضعیت است.
نقش نخاع در انتقال پیام های عصبی
نخاع مسیر اصلی جابهجایی پیام های عصبی بین مغز و باقی بدن است. این پیام ها شامل سیگنال های حرکتی (از مغز به عضلات) و سیگنال های حسی (از گیرنده های بدن به مغز) هستند. نخاع از طریق شبکه ای از نورون های صعودی و نزولی، این انتقال را در کسری از ثانیه انجام میدهد و امکان واکنش سریع به شرایط محیطی را فراهم میکند. علاوه بر این، نخاع مرکز هماهنگ کننده برخی رفلکس های غیرارادی مانند واکنش عقب کشیدن دست از جسم داغ است که حتی بدون دخالت مغز انجام میشوند. یکپارچگی و سلامت مسیر نخاع برای تداوم حرکات هماهنگ و درک درست محرک های حسی ضروری است. هرگونه فشردگی، آسیب یا التهاب نخاع میتواند باعث اختلال جدی در عملکرد اندام ها و حتی از دست دادن کامل توان حرکتی یا حسی شود.
تقسیم بندی عملکرد ریشه های عصبی
ریشه های عصبی به عنوان شاخه های خروجی و ورودی نخاع، در هر سطح مهره ای به صورت دو جفت جلو و عقب تقسیم میشوند. ریشه های قدامی بیشتر حامل پیام های حرکتی از نخاع به عضلات هستند، در حالی که ریشه های خلفی اطلاعات حسی را از پوست، مفاصل و اندام ها به نخاع منتقل میکنند. هر جفت ریشه عصبی، بخشی معین از بدن را از نظر عملکردی پوشش میدهد که به آن ناحیه درماتومی یا میوتومی گفته میشود. این تقسیم بندی باعث میشود آسیب به هر ریشه عصبی، علائم مشخصی مانند بی حسی یا ضعف در همان ناحیه ایجاد کند. شناخت دقیق این ارتباطات برای پزشکان در تشخیص محل آسیب و تعیین روش درمانی حیاتی است. ارتباط هماهنگ ریشه های عصبی با نخاع، ضامن عملکرد دقیق سیستم عصبی در کنترل حرکت و حس بدن است.
رادیو گرافی ستون مهره
رادیو گرافی ستون مهره یکی از پرکاربردترین روش های ابتدایی برای بررسی ساختار استخوانی و همراستایی مهره ها است. این روش با استفاده از پرتو های ایکس، تصاویری دوبعدی از مهره ها در نما های مختلف ارائه میدهد و اغلب به عنوان اولین ابزار تصویر برداری در موارد درد، آسیب یا اختلالات ساختاری مورد استفاده قرار میگیرد. رادیو گرافی امکان ارزیابی شکستگی ها، تغییرات دژنراتیو، انحرافات و تنگی فضا های بین مهره ای را فراهم میکند. هرچند این روش قدرت مشاهده بافت های نرم مانند دیسک یا نخاع را ندارد، اما به دلیل سرعت، هزینه پایین و دسترسی آسان، همچنان جایگاه مهمی در تشخیص بیماری های ستون مهره دارد. انتخاب زاویه و نما های مناسب توسط متخصص رادیولوژی اهمیت زیادی در کیفیت تشخیص و تفسیر دقیق دارد.
روش های تصویربرداری رایج
| روش | تکنولوژی | کاربرد اصلی | مزایا |
|---|---|---|---|
| رادیو گرافی | پرتو ایکس دو بعدی | بررسی شکستگی، انحرافات | سریع، ارزان |
| سی تی اسکن | پرتو ایکس سه بعدی | جزئیات استخوان و مفاصل | وضوح بالا |
| ام آر آی | میدان مغناطیسی | بررسی بافت نرم و نخاع | بدون اشعه، دقیق |
کاربرد های بالینی رادیو گرافی ستون مهره
رادیو گرافی ستون مهره در تشخیص طیف وسیعی از مشکلات اسکلتی کاربرد دارد. این روش برای شناسایی شکستگی های مهره ای، جابهجایی یا لغزش مهره ها، ارزیابی انحرافات مانند اسکولیوز، کیفوز یا لوردوز غیر طبیعی استفاده میشود. همچنین، تغییرات دژنراتیو شامل کاهش فاصله دیسک بین مهره ای، تشکیل خار های استخوانی و تغییرات مفصل فاست به کمک رادیو گرافی قابل مشاهده است. در نمای جانبی، اطلاعات مفیدی از انحنا ها و همراستایی کلی ستون مهره به دست میآید، در حالی که نمای روبرو برای ارزیابی انحرافات جانبی مناسب است. این روش معمولا به عنوان اولین گام تصویربرداری قبل از سی تی یا ام آر آی به کار میرود، زیرا سریع، مقرون به صرفه و برای ارزیابی اولیه بسیار مؤثر است.
نکات تشخیصی مهم در تصاویر
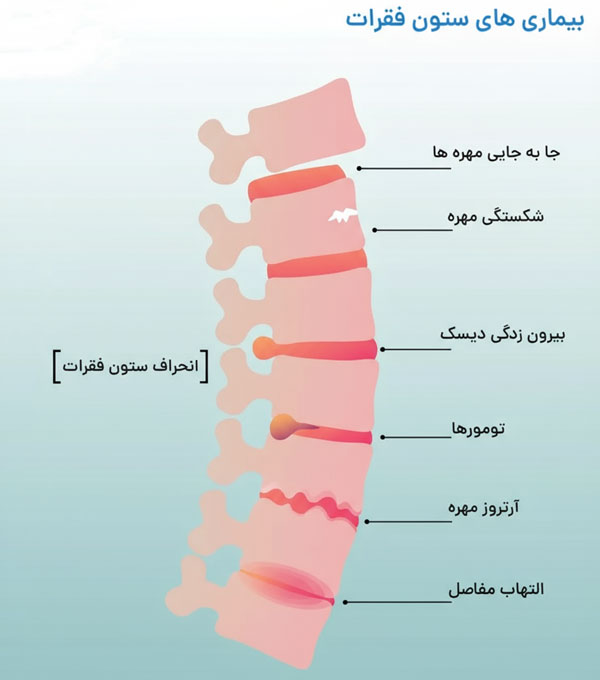
در تفسیر تصاویر رادیو گرافی ستون مهره، چند نکته کلیدی اهمیت دارد. بررسی خطوط همراستایی مهره ها اولین قدم برای شناسایی جابهجایی یا شکستگی است. سپس باید فاصله بین مهره ای و ارتفاع دیسک ها سنجیده شود تا علائم دژنراسیون یا فشردگی مشخص گردد. وجود تراکم یا نواحی تیره غیرطبیعی ممکن است نشانگر عفونت، تومور یا پوکی استخوان باشد. ارزیابی شکل و لبه های مهره ها میتواند خار های استخوانی یا تغییرات تخریبی را آشکار کند. انتخاب نما های مناسب، مانند نما های خم شده به جلو و عقب، کمک میکند تا بی ثباتی ستون مهره تشخیص داده شود. دقت در این جزئیات به پزشک اجازه میدهد بیماری ها را نه تنها شناسایی، بلکه شدت و میزان پیشرفت آنها را نیز به درستی ارزیابی کند.
سوالات رایج درباره آناتومی ستون فقرات
چرا بیشتر شکستگی های مهره ای در بیماران مسن دیر تشخیص داده میشوند؟
در افراد مسن، علائم شکستگی مهره ای مانند کمر درد یا محدودیت حرکت، ممکن است با درد های مزمن ناشی از آرتروز یا پوکی استخوان اشتباه گرفته شود. همچنین تغییرات دژنراتیو موجود در ستون مهره باعث میشود تصاویر تصویربرداری کمتر وضوح مورد نیاز برای شکستگی تازه را نشان دهند.
چه زمانی ام آر آی نسبت به سی تی اسکن اولویت دارد؟
در مواردی که آسیب به بافت نرم، دیسک، نخاع یا ریشه های عصبی مشکوک باشد، ام آر آی نسبت به سی تی اسکن ارجح است چون بدون استفاده از اشعه، تصاویر با وضوح بالا از ساختار های غیر استخوانی ارائه میدهد.
آیا هر انحراف ستون مهره نیاز به درمان جراحی دارد؟
خیر، بسیاری از انحرافات مانند اسکولیوز یا کیفوز در مراحل خفیف با فیزیوتراپی، ورزش های اصلاحی و پیگیری دورهای کنترل میشوند. جراحی زمانی مطرح میشود که انحراف شدید باعث درد مداوم، مشکلات حرکتی یا فشار بر نخاع و اعصاب شود.